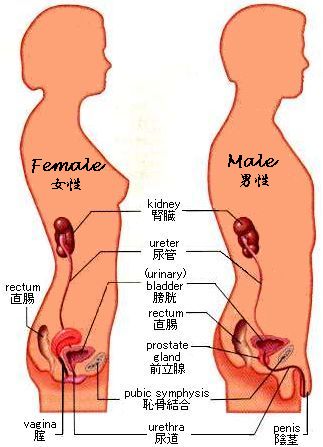
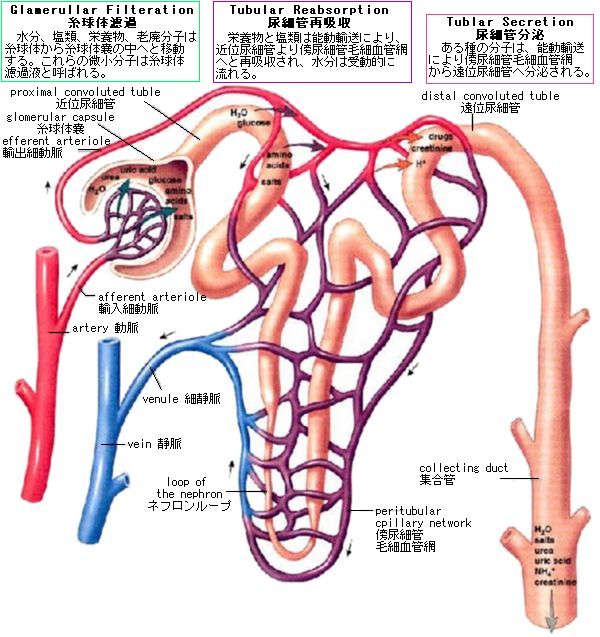
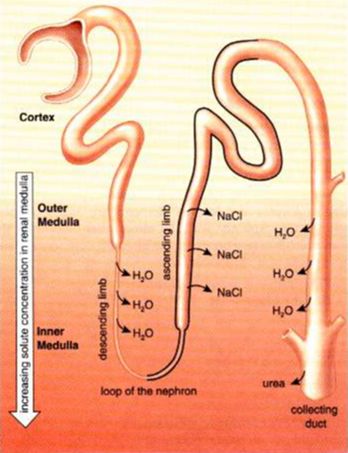
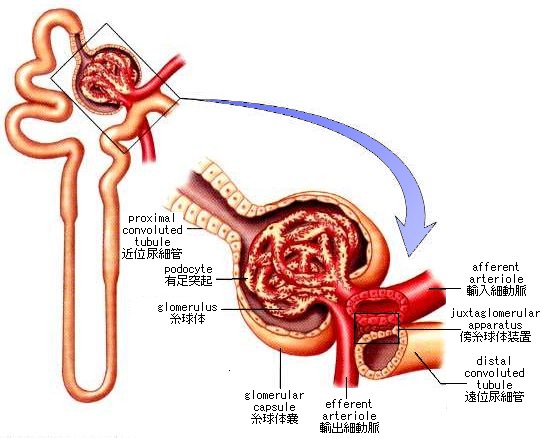
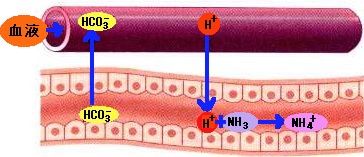
腎臓は脊柱の両側、横隔膜の直下に存在する。腎臓は厚い背中の筋層を押して、腹膜の裏側に存在する(後腹膜臓器である)。腹膜は腹腔を被っていて、腹腔は下位の肋骨による保護も受けている。けれども、背中の叩打により腎臓はダメージを受ける。腎臓パンチはボクシングの世界では禁じ手である。
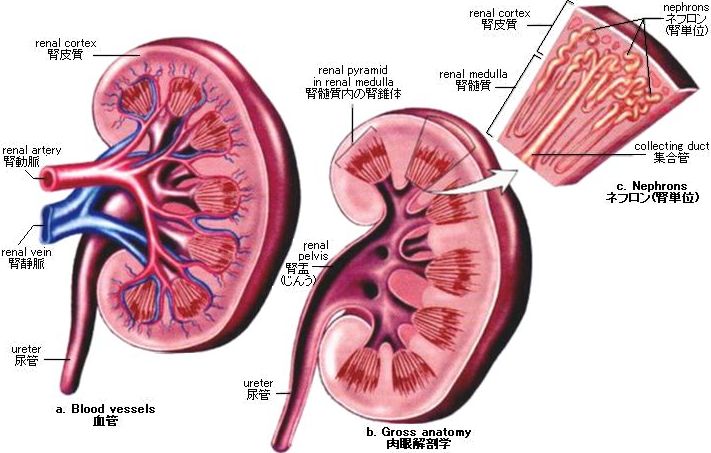
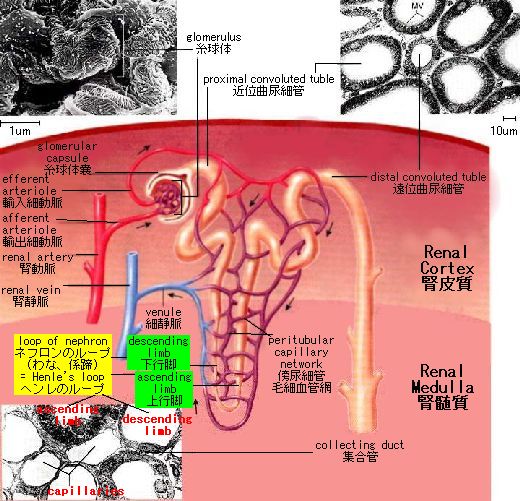
腎臓はソラマメの形をした、赤茶色の臓器で、左右のそれぞれが拳大で、尿を産生する。腎臓は、線維性結合組織の強靭な皮嚢に脂肪組織の被膜が被ったものの中にある。内側中央のくぼみには、腎動脈が入り、腎静脈と尿管が出ている。
尿管は筋性の管で、長さは約25cmで、尿を腎臓から膀胱まで蠕動運動で運ぶ。尿は膀胱に一分間に5回の割合でおこる蠕動収縮のジェット流により運ばれる。
膀胱は、600mlの尿を貯蔵することができる中空の筋性の臓器で、尿が入るにつれ拡張していく。尿道が膀胱を出る近傍には二つの括約筋が存在する。
尿道は、膀胱から出て外へ通じる開口部まで伸びている構造であり、男性と女性で長さが違う。女性では、尿道はたった約4cmの長さしかない。女性では尿管が短いことにより細菌の侵入を容易に許し、そのことが女性が尿路感染症に男性よりかかりやすことの説明になっている。男性では、陰茎が弛緩した(へなちょこな、勃起していない、たっていない、恥しい)状態の尿道の長さの平均は20cmである。男性では尿道は膀胱から出た後、前立腺に取り囲まれる。老人では、前立腺の肥大は排尿を困難にし、通常は外科的に補正するような状態になる。
女性では生殖器系と泌尿器系の間のつながりはない。男性ではつながりがある。それは、尿道は 射精の際の精液の通過 にも使われるからである。この二重の機能は尿の経路を変更することはない。そして、Figure 9.3に記した構造にのみ尿が見られるということを認識するべきである。
Urination and the Nervous System 尿生成と神経系
膀胱が尿を満たし、約250mlになると、伸展受容器が感覚神経インパルス(活動電位)を脊髄に送る。続いて、脊髄から運動神経インパルスが出て、膀胱の収縮と尿道括約筋の弛緩がおこり排尿が可能になる。年長児や成人では、脳がこの反射をコントロールしていて、適当な時になるまで排尿を遅延させることができる。
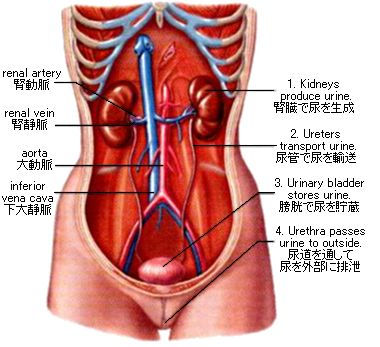
Figure 9.2 The urinary system. 泌尿器系
尿は、腎臓、尿管、膀胱、尿道の内部にのみ存在する。
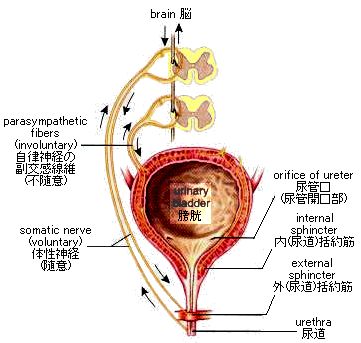
Figure 9.3 Urination. 排尿
膀胱に尿が満たされると、感覚神経のインパルスが脊髄を通って脳に達する。脳は排尿したいという衝動を無効にすることができる。排尿がおこれば、運動神経のインパルスが膀胱を収縮させ、内尿道括約筋が開く。神経インパルスにより、内尿道括約筋も開く。